در تحقیقی که در مجله ای به اسم Diabetologia چاپ گردید، خبر بوجود آمدن پانکراس مصنوعی– دستگاهی که بر میزان قندخون بیماران مبتلا به دیابت نوع 1 نظارت کرده و بطور اتوماتیک مقدار انسولین مورد نیاز بدن را تنظیم می کند – درسال 2018 داده شد. مشکلاتی نظیر سرعت عملکرد انسولینی که در این دستگاه استفاده می شود، قابلیت اعتماد، راحتی، صحت و دقت مانیتورینگ گلوکز بعلاوه ی حفاظت سایبری برای مراقبت از دستگاه در برابر هکرها، تعدادی از مشکلاتی هستند که تا زمان عرضه برطرف خواهند شد.
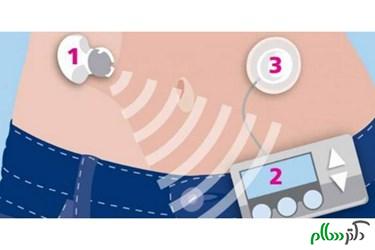
تکنولوژیهای حال حاضر اجازه می دهند که پمپهای انسولین، این دارو را در اختیار بیماران قرار دهند این کار پس از خوانش مقدار قند خون توسط دستگاه گلوکومتر صورت می گیرد اما این دو جزء به صورت مجزا عمل می کنند. نویسندگان مقاله دکتر Hovorkaو دکتر Thabitاز دانشگاه کمبریج می گویند: ادغام این دو جزء با یکدیگر در یک “حلقه ی بسته” پانکراس مصنوعی را می سازد. در کارآزمایی هایی که تاکنون بر روی پانکراس مصنوعی انجام شده است، کاربران استفاده از این سیستم را به رفتن به مرخصی از کار مدیریت دیابت، تشبیه کرده اند زیرا این سیستم بطور موثر و بدون نیاز به نظارت مداوم کاربر، مقدار قند خون را تنظیم می کند.
بخشی از نیاز بالینی به پانکراس مصنوعی به نیاز متفاوت به انسولین در افراد مختلف و حتی در یک فرد بر می گردد که این تفاوت در نیاز به انسولین سبب می شود که فرد نیاز به مانیتور مداوم قندخون خود داشته باشد. تفاوت در میزان انسولین به عواملی همچون رژیم غذایی، فعالیت فیزیکی و سایر فاکتورها بستگی دارد حتی بسته به فرد نیز متفاوت است. چنانچه انسولین کمتر از مقدار مورد نیاز تزریق شود، فرد دچارهایپرگلایسمی یا افزایش قندخون شده و چنانچه بیش از مقدارمورد نیاز تزریق گردد، فرد در معرض خطر هیپوگلایسمی قرار می گیرد که هر دوی این شرایط موجب بروز عوارض مخربی مانند تخریب عروق خونی و اعصاب می شوند و به بیماری هایی مانند مشکلات قلبی عروقی، نوروپاتی، رتینوپاتی و نفروپاتی می انجامد.
جایگزینهایی برای پانکراس مصنوعی ارائه شده اند، با بهبود تکنولوژی امکان پیوند پانکراس کامل یا پیوند سلولهای جزایر فراهم شده است. با این حال دریافت کننده های پیوند مجبور به مصرف داروهای سرکوبگر سیستم ایمنی هستند. در مورد پیوند پانکراس کامل نیاز به یک جراحی گسترده است و در پیوند سلولهای بتا، هنوزهم سیستم ایمنی به سلولهای پیوندی حمله کرده و موجب از بین بردن بخش عظیمی از سلولهای پیوندی و در برخی موارد تا 80 درصد از سلولها می شود. پانکراس مصنوعی دارای این مزیت است که نیازی به جراحی گسترده و استفاده از داروهای سرکوبگر سیستم ایمنی ندارد.
محققان در سراسر جهان در حال کار بر روی چالش هایی هستند که تکنولوژی پانکراس مصنوعی با آن مواجه است. یکی از این چالش در مورد انسولین سریع الاثر آنالوگ است، این نوع انسولین 0.5تا 2ساعت پس از تزریق به اوج فعالیت خود می رسد و تأثیر آن 3 تا 5 ساعت در بدن باقی می ماند، بنابراین نمی تواند به اندازه ی کافی برای کنترل قند خون سریع عمل کند، برای مثال در ورزش های شدید، استفاده از انسولین سریع الاثرتر آسپارت آنالوگ ممکن است بخشی از این مشکل را بر طرف نماید. همچنین می توان از سایر اشکال انسولین مانند انسولین تنفسی استفاده کرد. تحقیقات همچنان برای بهبود نرم افزار لوپ بسته بمنظور بهبود دقت کنترل قندخون تا حد ممکن ادامه دارد.
تعدادی از مطالعات بر روی پانکراس مصنوعی در شکل های مختلف و در شرایط متفاوت برای مثال در کودکان ساکن کمپ دیابت یا در خانه در زندگی واقعی پایان یافته اند. نتایج این تحقیقات نشان دهنده ی کنترل بهتر قندخون درمقایسه با تکنولوژیهای موجود بوده و در بیشتر زمانها قند خون درمحدوده ی ایده آل گزارش شده است، همچنین خطرهیپوگلایسمی را بسیار کاهش می دهد. تعدادی از مطالعات دیگر همچنان ادامه دارند. نویسندگان مقاله می گویند: کارآزمایی های بالینی و مطالعات کلیدی بر روی سیستم لوپ بسته به مدت 6 تا 24 ماه در مراکز چند ملیتی تحقیقاتی در حال انجام یا آماده ی انجام بر روی کودکان و بزرگسالان است.
از آنجائیکه ابزارهای لوپ بسته مستعد خطرات حملات سایبری هستند مانند تداخل با پروتوکل های بی سیم و دستیابی به اطلاعات بدون مجوز، داشتن پروتوکلهای ارتباطی ایمن بسیار مهم می باشد. جدول زمانی واقعی عرضه ی پانکراس مصنوعی مانند سایر دستگاه های پزشکی شامل طی مراحل مصوبات قانونی با نگرش اطمینان بخش از جانب سازمانهای نظارتی مانند سازمان غذا و داروی آمریکا (FDA) است . اخیراً این سازمان به بررسی یک پانکراس مصنوعی پیشنهاد شده پرداخته است و احتمال می رود تا سال 2017، آنرا تایید نماید. موسسه ی ملی تحقیقات سلامت انگلستان(NIHR) در بررسی های اخیر خود اعلام کرد: انتظار می رود سیستم لوپ بسته ی پانکراس مصنوعی تا پایان سال 2018 وارد بازار شود.
نویسندگان این مقاله اظهار داشتند که این جدول زمانی تا حد زیادی به روند مصوبات قانونی و تضمین زیر ساخت ها و پشتیبانی های لازم در ارائه ی مراقبتهای بالینی توسط متخصصان بستگی دارد. همچنین به آموزشهای ساختارمندی برای تقویت اثر بخشی و ایمنی این ابزار نیاز دارد.
نویسندگان مقاله می گویند: مقرون به صرفه بودن پانکراس مصنوعی براساس میزان حمایت ها و باز پرداخت شرکت های بیمه تعیین می شود. علاوه براین؛ کنترل قندخون و کیفیت زندگی برای ارزیابی بار مدیریت بیماری و هیپوگلایسمی در آینده در تعیین مزیت این دستگاه در نظر گرفته خواهد شد. دانشمندان در تحقیقات آتی به جستجوی زیر گروهی از جمعیت که پانکراس مصنوعی برای آنها بیشترین فواید را در بردارد، خواهند پرداخت.
محققان درحال ارزیابی این سیستم لوپ بسته در افراد مبتلا به دیابت نوع 1 خیلی جوان، زنان باردار مبتلا به دیابت نوع 1 و بیمارانی که به دلیل دوره های هیپوگلایسمی در بیمارستان بستری می شوند، هستند. آنها نتیجه گیری نمودند که حرکت اصلی از پانکراس مصنوعی آزمایشگاهی به ابزاری با کاربرد خانگی، بدون نظارت کاربر در طی دهه ی گذشته پیموده شده است، این کار از طریق همکاری بین رشته ای توسط تیم های تحقیقاتی در سراسر جهان سرعت گرفت و در دستگاهی با کاربرد خانگی تحقیق یافت.
با توجه به چالشهای پیوند سلولهای بتا، فن آوری لوپ بسته همراه با پتانسیل نوآوری همیشگی یک جایگزین مناسب برای درمان با پمپ انسولین و تزریق چندگانه خواهد بود.
منبع : http://diabetestma.org/

















