در این بخش در مورد روش های تشخیص و همچنین درمان سندرم سروتونین می خواهیم صحبت کنیم. سندرم سروتونین که با نام مسمومیت با سروتونین نيز شناخته می شود ، یک اختلال ایاتروژنیک می باشد که اولين بار در سال 1950 و در ارتباط با مصرف ضد افسردگی های مهار کننده مونوآمین اکسیداز (MAOI) گزارش شد. با ظهور مهار کننده های انتخابی بازجذب سروتونین، تعداد موارد گزارش شده سندرم سروتونین رو به افزایش می باشد. گزارش انجمن آمريکایی مرکز کنترل سموم در سال 2002 نشان داد که از 26733 بيماری که روی درمان SSRI قرار داشتند، 27% آنان دچار موربیدیته واضح شده و 93 نفر فوت شدند. با افزایش میزان وقوع سندرم سروتونین و اثرات بالقوه کشنده آن، پزشکان و کادر درمانی بايد در مورد تشخیص و اداره درمان این وضعیت، اطلاعات کافی داشته باشند.
اين مقاله پاتوفیزيولوژی، نمود بالینی و استراتژی های فعلی درمان سندرم سروتونین را توسط یک مطالعه موردی (case study) مرور می نماید.
علائم و نشانه ها :
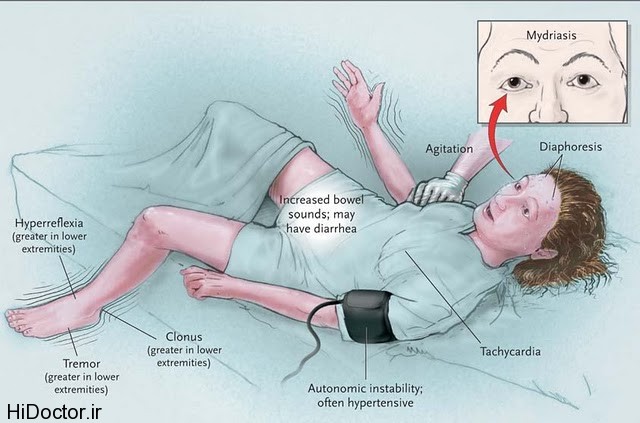
مرد 55 ساله اي به دليل تب و تغيير وضعيت هوشياري از اورژانس يک بيمارستان عمومي به بخش اورژانس يک بيمارستان بزرگتر آموزشي منتقل شد. بلافاصله قبل از انتقال، بيمار با احتمال مننژيت تحت درمان با وانکومايسين و سفترياکسون وريدي قرار گرفت. در هنگام مراجعه به بخش اورژانس دچار گيجي (Confusion)، بي قراري (Agitation )و تعريق شديد و دماي بدن 2/39 درجه سانتي گراد و تعداد ضربان قلب 130 در دقيقه بود. ساير معاينات نشان دهنده ترمور در حال استراحت، ميوکلونوس دو طرفه خود بخودي پاها و هايپر رفلکسي خصوصاً در هر دو اندام تحتاني بود. سابقه پزشکي بيمار شامل اختلال افسردگي و اضطراب بود که در سال هاي اخير داروي فنلزين و کلونازپام دريافت مي کرد.
طبق گزارش همسر بيمار وي در 2 ماه اخيردر صورت نياز براي بهبود سردرد از داروي ترامادول استفاده مي کرد. CT SCAN بيمار هيچ پروسه حادي را نشان نداد. آزمايش CBC بيمار نرمال و بررسي ادراري بيمار از نظر وجود سموم و دارو منفي بود. در آزمايشات بيوشيميايي خون و و و و و بود. بررسي گازهاي خوني شرياني نشان دهنده اسيدوز متابليک PH=7/32 بود.
به دليل بي قراري شديد بيمار که با لورازپام بهبود نيافت ، لوله گذاري داخل تراشه انجام شد. در LP فشار مايع CSF 8 ميلي متر جيوه، رنگ آميزي گرم و آنتي ژن باکتريال منفي بود. کراتين کيناز سرم CK=24421 IU/l و ميوگلوبينmg/ml 4944 قابل توجه بودند.
براي بيمار مايع درماني داخل وريدي با سرعت شروع شد و بيمار با تشخيص سندرم سروتونين و رابدوميوليز به بخش ICU منتقل شد. اقدامات حمايتي از جمله تهويه مکانيکي، آرام سازي sedation و جايگزيني مايعات در ICU انجام شد. داروهاي فنلزين سولفات و ترامادول قطع شدند. در روز دوم بستري در ICU، تاکيکاردي و تب بيمار قطع شد و گيجي و بي قراري بيمار رو به بهبود رفت و کاهش واضح در ترمور و هايپررفلکسي بيمار مشاهده شد. کراتين کيناز سرم CK، در محدوده طبيعي قرار گرفت و 24 ساعت بعد بيمار از ICU به بخش منتقل شد.
پاتوفیزیولوژی
سروتونين نوروترانسمیتری است که از اسيد آمينه ال – تريپتوفان موجود در رژيم غذايي ساخته مي شود. سروتونين در محيط توسط سلول هاي کرومافيني روده و در مرکز توسط هسته هاي موجود در قسمت تحتاني پونز و ناحيه فوقاني ساقه مغز توليد مي شود. اين ماده کنترل احساسات، شخصيت، خواب، اشتها، دماي بدن، درد، مسائل جنسي ، سيستم قلبي- ريوي و تونيسيته عضلات صاف خصوصاً در ناحيه عروق خوني و دستگاه گوارش را به عهده دارد.
سندرم سروتونين يک وضعيت افزايش يافته فعاليت سروتونين مي باشد که در اثر استفاده از داروهاي سرتونرژيک براي مقاصد درماني و در موارد افزايش بيش از حد دوز دارو و يا محروميت از دارو يا تداخل يک يا چند داروي سرتونرژيک اتفاق مي افتد.
مکانيسمي که در نتيجه آن يک داروي ضد افسردگي (MAOI و SSRI و تري سيكليک) و يا داروي ضد درد، موجب افزايش فعاليت سرتونرژيک مي شود، شامل 1- افزايش توليد يا 2- کاهش متابليسم سروتونين مي باشد.
داروهايي از جمله ضد افسردگي ها، ضد دردها، داروهاي کاهنده وزن ، آنتي بيوتيک ها، مکمل هاي غذايي و خصوصاً داروهايي مانند دکسترومتورفان؛ مپريدين، ترامادول، فلوکستين، سيتالوپرام، ايمي پرامين، وMAOI به طور شايعي با موارد شديد سندرم سروتونين مرتبط بوده اند.
تشخیص افتراقی
تشخيص سندرم سروتونين بر پايه علائم باليني و تاريخچه اي از استفاده از عوامل سرتونرژيک بوده و هيچ تست آزمايشگاهي و راديولوژيک براي اثبات تشخيص در دسترس نمي باشد. Sternbach (1991) معيارهاي تشخيصي سندرم سروتونين را بر پايه ترياد 1- اختلال رفتاري- شناختي 2- اختلال عصبي عضلاني (نوروماسکولار) 3- اختلال اتونوم توصيف کرد.
نشانه هاي فيزيکي شامل گيجي، بي قراري، کاهش سطح هوشياري، تشنج، حرکات ميوکلونوس- کلونوس، هايپر رفلکسي، ترمور، سفتي عضلاني، آتاکسي، آکاتزي، هايپرترمي، افزايش فشار خون ، تاکيکاردي، تعريق شديد، ترشح اشک، ميدريازيس، لرز و اسهال مي باشند.
در سال 2003 بر اساس يک مطالعه گذشته نگر معيارهاي Hunter براي تشخيص سندرم سروتونين شرح داده شد که از کرايترياهاي Sternbach ساده تر و بهتر بود. (با ويژگي 97% در مقابل 95% و حساسيت 84% در مقابل 76%).
معيارهاي Hunter براي تشخيص مسموميت سروتونين بر اساس يک مطالعه روي علائم باليني تعداد 2222 بيمار پذيرفته شده در بيمارستان در اثر مسموميت با يک يا بيشتر از عوامل سرتونرژيک استوار است. بر اساس نتايج اين بررسي ها، سندرم سروتونين از علائم و نشانه هايي از جمله کلونوس، هايپررفلکسي، ترمور، بي قراري، افزايش تون عضلاني، افزايش درجه حرارت بدن به علاوه تاريخچه مصرف يک يا بيشتر از عوامل سرتونرژيک مي باشد.
با در نظر گرفتن هر دو کرايتريا، شکل 1 چگونگي تشخيص سندرم سروتونين را شرح مي دهد. تشخيص سندرم سروتونين بر اساس شرح حال و تاريخچه بيمار و رد ساير عوامل از جمله عوامل متابوليک، توکسيک، عفوني مي باشد. تشخيص هاي افتراقي شايع شامل انسفاليت، مننژيت، دليريوم ترمنس، هيپرترمي بدخيم و مسموميت ها (خصوصاً عوامل آدرنرژيک و آنتي کولينرژيک) مي باشند.
سندرم نورولپتيک بدخيم (NMS) همواره بايد در تشخيص هاي افتراقي مد نظر قرار گيرد زيرا به طور شايعي با سفتي عضلات، ابنورماليته سيستم اتونوم خود را نشان مي دهد که مي تواند با سندرم سروتونين اشتباه شود.
افتراق دقيق بين NMS و سندرم سروتونين بسيار مهم است زيرا درمان هاي دارويي و اگونيست هاي دوپامين مانند برموکريپتين که در درمان NMS مورد استفاده قرار مي گيرند ممکن است باعث بدتر شدن سندرم سروتونين شدند.
درمان و توصیه های کلیدی
تشخيص اوليه و شروع فوري درمان در سندرم در سروتونين بسيار اهميت دارد. استراتژي هاي درماني شامل حذف عامل زمينه ساز و اقدامات حمايتي براي کنترل آژيتاسيون، هايپرمي، اختلال عملکرد سيستم اتونوم (که با نوسان فشار خون و تعداد ضربان قلب مشخص مي شود) مي باشد. عوارض کشنده مانند تشنج کوما، افت فشار خون، آريتمي بطني، انعقاد منتشر داخل عروقي DIC، رابدوميوليز، اسيدوز متابليک و نارسايي کليه ممکن است اتفاق بيافتد.
در موارد شديد اقدامات حمايتي قلبي- ريوي، لوله گذاري داخل تراشه و تهويه مکانيکي، Sedation، فلج نمودن عصبي عضلاني و استفاده از مايعات داخل وريدي و داروهاي وازواکتيو ضرورت مي يابد.
استراتژي هاي فعلي درمان بر پايه گزارش هاي قبلي موارد انساني و مطالعات روي حيوانات، بنا نهاده شده است. بنزود يازپينها براي آرام بخشي Sedation و کاهش سفتي عضلات به طور شايعي مورد استفاده قرار مي گيرند و در موارد شديد از عوامل شل کننده غير بنزوديازپيني به عنوان خط دوم درمان استفاده مي شود.
استفاده از عواملي که خواص آنتي سرتونرژيک غيراختصاصي دارند، مانند سيپروهپتادين، کلرپرومازين ، متي سرژيد، پروپرانولول مورد توجه قرار گرفته اند، اما سودمند بودن آنها در انسان هنوز به اثبات نرسيده است. سيپروهپتادين که يک آنتاگونيست رسپتور HI هيستامين مي باشد ، در کم نمودن علائم در حيوانات مورد بررسي قرار گرفته و امروزه، به طور گسترده اي در درمان سندرم سروتونين مورد استفاده قرار مي گيرد. سيپروهپتادين هيچ گونه خواص آنتاگونيستي دوپاميني ندارد و بنابراين در مواردي که افتراق سندرم سروتونين از NMS امکان پذير نمي باشد، مي تواند مورد استفاده قرار بگيرد.
از آنجائيکه افزايش درجه حرارت بدن بيشتر در نتيجه افزايش فعاليت عضلاني مي باشد استفاده از عوامل ضد تب antipyretic مانند استامينوفن که بيشتر روي مرکز تنظيم درجه حرارت بدن در ناحيه هيپوتالاموس موثر هستند، موثر نبوده و اقدامات ديگر مانند استفاده از حمام سرد و پتوهاي خنک کننده بايد مورد استفاده قرار گيرند.
در موارد رابدوميوليز و نارسايي کليه استفاده از حجم زياد مايعات و قليايي سازي ادرار لازم است.
-ضد افسردگی های سه حلقه ای TCA
آمي تريپ تيلين – كلومي پرامين- دزيپرامين – داگزپين- ايمي پرامين – نور تريپ تيلين
–SSRI
سيتالوپرام- فلوواكسامين-فلوكستين-پاروكستين-سرترالين
–MAOI
ايزوكربوساسيد-فنلزين- ترانيل سيپرومين
–سایر ضد افسردگی ها
بوپرپيون- ترازدون – ونلافاكسين
-آگونیستهای دوپامين
آمانتادين- برومو كريپتين- لوودوپا
-آنالژزیک ها
كدئين- فنتانيل- مپردين- ترامادول
-آنتی بیوتیک ها
Linezolide-Ritonavir
-داروهای گیاهی و مكمل های غذایی
Hypericum perforatum – تريپتوفان
-داروهای بدون نسخه
دكسترو متورفان
-داروهاي خياباني
آمفتامين- كوكايين- LSD
-ساير داروها
ليتيوم- بوسپيرون
مقايسه سندرم سروتونين و سندرم نورولپتيك بدخيم
تاريخچه پزشكي
سندرم نورولپتيك بدخيم
سندرم سرتونين
مشخصات
سابقه مصرف آنتاگونيست هاي دوپامين
سابقه مصرف داروهاي سرتونرژيك
شروع
تدريجي ( در طي 7 روز )
ناگهاني ( در طي 24 ساعت )
دوره
در طي 9 روز بهبود ميابد.
24 ساعت بعد از قطع عامل محرك بهبود می یابد.
نمود باليني
تغيير سطح هوشياری – سفتي عضلاني( در تمام اندامهابه شكل لوله سربي) – كند شدن رفلكس ها -تعريق
تغيير سطح هوشياری – سفتي عضلاني (خصوصا در اندام تحتاني) – هايپر رفلكسي – كلونوس – تعريق
علايم حياتي
فشار خون بالا – تاكيكاردي – تاكي پنه – هايپر ترمي
فشار خون بالا – تاكيكاردي – تاكي پنه – هايپر ترمي
درمان
قطع عامل برانگيزاننده – استفاده از آگونيست هاي دوپامين (مانند برمو كريپتين )
قطع عامل برانگيزاننده – استفاده از آنتاگونيستهاي سرتونين ( مانند سيپروهپتادين)
سندرم سروتونين يک وضعيت افزايش يافته فعاليت سروتونين مي باشد که در اثر استفاده بيش از حد و تداخل داروهاي سرتونرژيک اتفاق مي افتد .
منبع: medscape.com