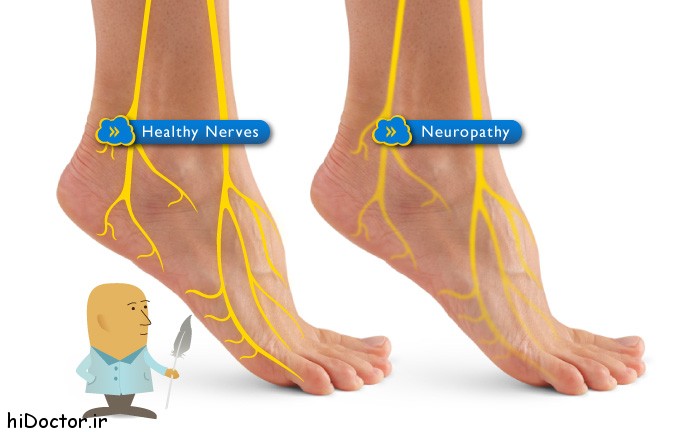
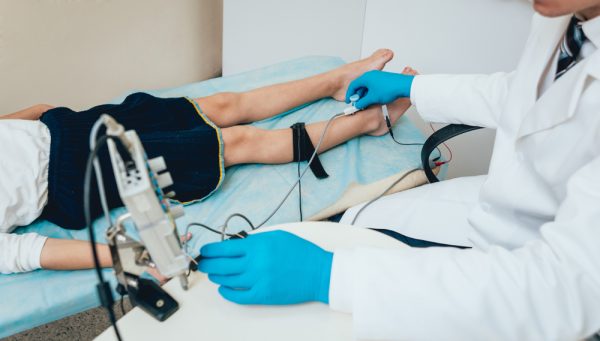
اصول تشخیصی الکترودیاگنوز در نوروپاتی فشاری شامل بررسی های هدایت عصبی و الکترومیوگرافی است که بسته به زمان بندی اسیب، نوع یافته های غیرطبیعی در آن می تواند متفاوت باشد.متعاقب آزردگی عصب، با اختلال هدایتی موضعی، تغییراتی از آن زمان بعد در عصب ایجاد می شود که یافته های متفاوتی را بسته به زمان انجام مشاوره قابل ثبت می شود هدایت عصبی حرکتی طی ۷-۸ روز و هدایت عصبی حسی طی ۹-۱۰ روز متفاوت می شود و بسته به فاصله محل اسیب از ماهیچه مورد سنجش، یافته های الکترومیوگرافی سوزنی ممکن است طی یک یا چند هفته ظاهر و دچار تغییر شود بسته به نوع اسیب(آکسون- میلین- فیزیولوژیک) محل آن(دیستال- پروگزیمال) و شدت (پارشیل- کامل) می توان یافته های مختلفی را انتظار داشت.
نوروپاتی فشاری بطور معمول بصورت نوروپاتی منفرد موضعی مثل مدین اولنار پرونئال در محل هایی که عصب از داخل تونل های بافتی عبور می کند تظاهر می یابد از دیگر نواحی، اعصاب اسپاینال در فورامن مهره ای می باشد نوروپاتی فشاری می تواند بصورت حاد ظاهر شود مثل فلج ناشی از تورنیکه در اندام های فوقانی و تحتانی، فلج ناشی از retraction جراحی و Saturday night palsyعصب رادیال. ضایعات فضاگیر و تجمعات زیاد مایع یا ماتریکس خارج سلولی ممکن است سبب سندروم های فشاری عصب شود. بیماری متابولیک مثل دیابت یا ژن های جهش یافته(نوروپاتی ارثی) ممکن است باعث مستعد شدن بیش از حد اعصاب به آسیب فشاری شود.سندروم های فشاری عصب بوسیله mechanical shear forces یا اختلالات موضعی میکرواسکولر یا هر دو ایجاد می شود.شدت آسیب وارده به عصب بصورت minimal- moderate- severe تقسیم می شود که دارای پیشاگهی متفاوت بوده بسته به عناصر مورد اسیب ممکن است نیازمند اقدام جراحی یا نگه دارنده باشد لذا تشخیص محل، نوع و شدت اسیب مهم است الکتروفیزیولوژی با سنجش فیزیولوژی آسیب عصب، گستردگی و زمانبندی آن می تواند در تشخیص و تحت نظرگیری بیمار برای مداخله و پیگیریهای بعدی مورد مشاوره قرار گیرد. هرچند که اختلاف نظر بارزی در مورد نوروپاتی های فشاری شایع مثل CTS,TUP وجود ندارد در مقابل گروه دیگری از این نوع نوروپاتی ها محل اختلاف نظر جدی هستند اینکه حتی وجود دارند یا نه؟ مثل TOS, TTS, Piriformis syndrome, ulnar entrapment in archad of estrathers.
منبع- دکترباقر پور