چه کسی در معرض خطر ابتلا به زخم بستر؟
زخم بستر Bedsores – زخم فشار ( pressure sores ) نیز نامیده می شود که آسیب به پوست و بافت زمینه ای ناشی از فشار طولانی مدت بر روی پوست می باشد. زخم بستر اغلب روی پوست در مناطق استخوانی بدن، مانند پاشنه، مچ پا، باسن و استخوان دنبالچه رخ می دهد افراد با یک وضعیت پزشکی که توانایی آنها برای تغییر موقعیت محدود می شود و نیاز به استفاده از صندلی چرخدار و یا تخت برای مدت زمان طولانی دارند. در معرض خطر زخم بستر می باشند.
زخم بستر به سرعت می تواند توسعه یابد و درمان آن دشوار است. زخم های بستر قابل درمان هستند. با این حال، گاهی اوقات ممکن است کشنده باشند. به گفته مقامات بهداشتی در بریتانیا و ایالات متحده آمریکا، زخم بستر علت آیاتروژنیک دوم مرگ، پس از واکنش های جانبی به مواد دارویی است نورتون یک پرستار انگلیسی، تحقیقی انجام داد تا نشان دهد که بهترین درمان و پیشگیری از زخم بستر از بین بردن فشارها هر دو ساعت است.
علائم زخم بستر چیست؟
محل های متداول زخم های فشاری
در زخم بستر، چه موقع باید به پزشک مراجعه کرد
علت زخم بستر
تشخیص زخم بستر
درمان زخم بستر
پیشگیری از زخم فشار
علائم زخم بستر چیست؟
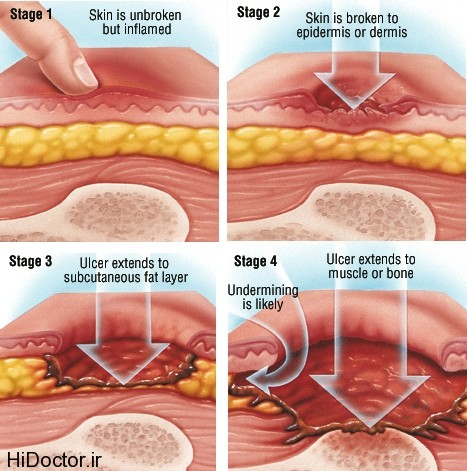
زخم بستر بر اساس شدت آنها به چهار مرحله تقسیم می شود.
مرحله 1
مرحله شروع، یک زخم فشار، دارای مشخصات زیر است.
پوست شکسته نیست.
پوست در افراد با رنگ پوست روشن تر، قرمز به نظر می رسد و در لمس، رنگ پریده است.
در افراد با پوست تیره تر، پوست ممکن است تغییر رنگ نشان دهد، و در لمس رنگ پریده نیست.
محل زخم ممکن است حساس به لمس، دردناک، سفت، نرم، گرم یا سرد در مقایسه با پوست اطراف باشد.
مرحله II
لایه بیرونی پوست ( اپیدرم ) و بخشی از لایه زیرین پوست ( درم ) آسیب دیده است و یا از دست رفته است.
زخم ممکن است کم عمق و مایل به رنگ صورتی یا قرمز باشد.
زخم ممکن است مانند یک تاول پر از مایع یا یک تاول پاره شده باشد.
مرحله III
در مرحله III، زخم عمیق است.
پوست با مقداری چربی زیر آن از دست می رود.
زخم دهانه دار است.
ممکن است پایین زخم برخی از بافت مرده زرد رنگ باشد.
آسیب ممکن است فراتر از زخم اولیه باشد و زیر لایه هایی از پوست سالم گسترش یابد.
مرحله IV
زخم مرحله IV از دست دادن بافت در مقیاس بزرگ را نشان می دهد.
زخم ممکن است عضله، استخوان و تاندون را گرفتار کند.
پایین زخم به احتمال زیاد شامل بافت مرده که مایل به زرد یا تیره و خشن است.
خسارت، اغلب فراتر از زخم اولیه زیر لایه های پوست سالم گسترش می یابد.
علائم عفونت در زخم بستر می تواند شامل:
تخلیه چرک از زخم.
بوی بد از زخم.
حساسیت به لمس، گرما و افزایش قرمزی در پوست اطراف.
تب.
محل های متداول زخم های فشاری
در افرادی که از صندلی چرخدار استفاده می کنند زخم های فشاری اغلب بر روی پوست محل های زیر رخ می دهد
استخوان انتهایی و یا باسن.
تیغه های شانه و ستون فقرات.
پشت دست و پا جایی که در روی صندلی استراحت می کند.
برای افرادی که محدود به تخت هستند محل های مشترک به شرح زیر است
پشت یا دو طرف سر.
حاشیه از گوش.
شانه و یا تیغه های شانه.
هیپ، پایین کمر یا استخوان دنبالچه.
پاشنه، مچ پا و پوست پشت زانو.
در زخم بستر، چه موقع باید به پزشک مراجعه کرد
اگر شما متوجه نشانه های اولیه و نشانه های زخم فشار، شدید موقعیت خود را برای از بین بردن فشار در محل تغییر دهید اگر شما در 24 تا 48 ساعت بهبود پیدا نکردید با پزشک خود مشورت کنید و اگر نشانه ای از عفونت، مثل تب، ترشح و یا بوی بد از زخم، یا افزایش گرما و قرمزی در پوست اطراف آن داشتید به دنبال مراقبت های پزشکی فوری باشید.
علت زخم بستر
زخم بستر با فشار بر روی پوست که جریان خون در پوست و بافتهای مجاور را محدود می کند ایجاد می شود. سه عامل اصلی عبارتند از:
فشار مداوم – هنگامی که پوست شما و بافت های زیر، بین استخوان و سطح مانند صندلی چرخدار یا تخت خواب به دام افتد فشار ممکن است بیشتر از فشار جریان خون در عروق کوچک (مویرگ ها) که اکسیژن و سایر مواد مغذی به بافت می رسانند باشد بدون این مواد مغذی ضروری، سلول های پوست و بافت ها، آسیب دیده و ممکن است در نهایت بمیرند.
این نوع از فشار در مناطقی که از عضله یا چربی خالی باشند مانند خود ستون فقرات، استخوان دنبالچه، تیغه های شانه، باسن، پاشنه و آرنج رخ می دهد.
اصطکاک – اصطکاک مقاومت در برابر حرکت است این ممکن است هنگامی که پوست در سراسر یک سطح، کشیده می شود رخ دهد در اصطکاک ممکن است پوست شکننده تر و آسیب پذیر باشد.
برشی – برشی زمانی رخ می دهد که دو سطح در جهت مخالف حرکت می کند این حرکت ممکن است به بافت و رگ های خونی آسیب برساند.
تشخیص زخم بستر
دکتر یا پرستار می تواند زخم بستر را با بررسی پوست تشخیص دهد. تست معمولا غیر ضروری است مگر اینکه علایم عفونت وجود داشته باشد. اگر عفونت در فرد مبتلا به زخم بستر توسعه یابد دکتر ممکن است برای پیدا کردن عفونت در بافت های نرم آزمایش سفارش دهد تست ها ممکن است شامل آزمایش خون، معاینه آزمایشگاهی بافت و یا ترشحات زخم بستر، اشعه ایکس، رزونانس مغناطیسی، تصویربرداری اسکن ( اسکن ) و یا اسکن استخوان که شواهدی از عفونت استخوان به نام استئومیلیت را نشان می دهد.
پزشک به طور منظم ممکن است شما را به یک تیم مراقبت از زخم شامل پزشکان، متخصصان و پرستاران در درمان زخمهای فشاری معرفی کند تیم ممکن است زخم شما را بر اساس چندین جنبه مهم ارزیابی کند این خدمات عبارتند از:
اندازه و عمق زخم.
نوع بافت ( پوست، عضله یا استخوان ( که به طور مستقیم تحت تاثیر زخم قرار می گیرد.
رنگ پوست تحت تاثیر زخم.
میزان مرگ بافتی است که در زخم رخ می دهد.
وضعیت زخم مانند ( عفونت، بوی بد و خونریزی )
درمان زخم بستر
زخم بستر مرحله I و II معمولا در عرض چند هفته تا ماه ها با مراقبت های محافظه کارانه از زخم و انجام، مراقبت های عمومی مناسب التیام می یابد. مرحله III و IV زخم بستر به درمان سخت تر جواب می دهد.
تیم درمان
برای بسیاری از جنبه های مراقبت از زخم معمولا نیاز به یک رویکرد چند رشته ای می باشد اعضای تیم مراقبت عبارت است از:
یک پزشک مراقبت های اولیه که طرح درمان شما را به عهده بگیرد.
یک پزشک متخصص در مراقبت از زخم.
پرستاران و دستیاران پزشکی که هر دو برای مدیریت و مراقبت از زخم، آموزش دیده باشند.
یک مددکار اجتماعی که به شما یا خانواده شما دسترسی داشته و به شما در نگرانی های احساسی مربوط به بهبود طولانی مدت زخم، کمک می کند.
یک فیزیوتراپیست که برای بهبود تحرک به شما کمک کند.
یک متخصص تغذیه که نیازهای تغذیه ای شما را نظارت و توصیه رژیم غذایی مناسب را بنماید.
جراح مغز و اعصاب، جراح ارتوپد و جراح پلاستیک، بسته به نیاز شما به نوع عمل جراحی به شما کمک می کند.
کاهش فشار – اولین قدم در درمان زخم بستر کاهش فشار، عامل ایجاد آن است استراتژی درمان شامل موارد زیر است:
جابجایی – اگر شما یک زخم فشاری دارید شما باید به طور منظم تغییر موقعیت دهید و در موقعیت درست قرار گیرید در صورت استفاده از صندلی چرخدار، سعی کنید هر 15 دقیقه یا بیشتر وزن خود را جابجا کنید. در هر ساعت، برای کمک به جابجایی بپرسید. اگر شما در رختخواب استراحت می کنید، هر دو ساعت تغییر موقعیت دهید. اگر قسمت بالای بدن شما به اندازه کافی قدرت دارد سعی کنید جابجایی خود را با استفاده از یک دستگاه و یک طناب انجام دهید. از تشک و تخت ویژه ای استفاده کنید که به شما کمک می کند تا در موقعیت مناسب قرار گیرید کاهش فشار بر روی هر زخم از پوست آسیب پذیر محافظت می کند. اگر شما در یک صندلی چرخدار هستید از یک کوسن سبک که دارای فوم، و از هوا و یا آب پر شده و مناسب با وضعیت ، نوع بدن و تحرک شما باشد استفاده کنید.
تمیز کردن و پانسمان زخم
تمیز کردن – این برای تمیز نگه داشتن و جلوگیری از عفونت زخم ضروری است. اگر پوست شکسته نشده آن را با آب و صابون ملایم بشویید هر بار که پانسمان عوض می شود زخم های باز را با آب شور بشویید.
استفاده از بانداژ – پانسمان زخم با ( فیلم، گاز، ژل، فوم ) سبب مرطوب نگه داشته زخم، ایجاد یک مانع در برابر عفونت و خشک نگه داشتن پوست اطراف آن می شود دکتر شما یک پانسمان بر اساس تعدادی از عوامل مانند اندازه، شدت زخم، مقدار ترشحات و سهولت قرار گیری انتخاب می کند.
باند مخصوص را می توان برای محافظت از زخم فشار و سرعت بخشیدن به روند درمان استفاده کرد. نمونه هایی از این پانسمان عبارتند از:
پانسمان هیدروکلوئید – این شامل ژل مخصوص است که رشد سلولهای جدید پوست در زخم را تشویق می کند
پانسمان آلژینات – این ها از جلبک دریایی ساخته شده و حاوی سدیم و کلسیم، که گفته می شود برای سرعت بخشیدن به فرایند درمان موثر است
دبریدمان زخم – برای از بین بردن بافت های آسیب دیده برای درمان مناسب، زخم، باید از بافت آسیب دیده، مرده و یا آلوده آزاد شود حذف بافت مرده ( دبریدمان ) انجام شود.
دبریدمان جراحی شامل برش بافت مرده دورتر است
دبریدمان مکانیکی سبب شل و حذف بقایای زخم می شود این ممکن است با یک دستگاه آبیاری تحت فشار، اولتراسوند با فرکانس پایین و یا پانسمان های تخصصی انجام شود.
دبریدمان اتولیتیک افزایش روند طبیعی بدن با استفاده از آنزیم ها برای تجزیه بافت مرده است . این روش ممکن است در زخم های غیرعفونی کوچک تر، استفاده شود و باند ویژه برای مرطوب و تمیز نگه داشتن زخم است .
دبریدمان آنزیمی شامل استفاده از آنزیم های شیمیایی و باندهای مناسب شکسته شدن بافت مرده است.
سایر مداخلات است که ممکن است مورد استفاده قرار گیرد عبارتند از:
مدیریت درد – زخم فشار می تواند دردناک باشد داروهای ضد التهابی غیر استروئیدی مانند ایبوپروفن ( موترین IB، آسپرین، دیگر ( و ناپروکسن ممکن است درد را کاهش دهد داروهای ضد درد موضعی نیز ممکن است در طول دبریدمان، پانسمان و تغییرات استفاده شود.
آنتی بیوتیک ها – زخم فشار آلوده با آنتی بیوتیک های موضعی یا خوراکی درمان می شود.
یک رژیم غذایی سالم – مکمل های خاص رژیم غذایی، مانند پروتئین، روی و ویتامین C، برای سرعت بخشیدن به بهبود زخم موثر است. اگر رژیم غذایی شما فاقد این ویتامین ها و مواد معدنی باشد پوست شما ممکن است نسبت به ایجاد زخم فشار آسیب پذیر باشد.
مدیریت بی اختیاری – بی اختیاری ادرار و یا روده ها ممکن است سبب رطوبت و باکتری های بیش از حد در پوست شود و سبب افزایش خطر ابتلا به عفونت می شود مدیریت عامل بی اختیاری، ممکن است به بهبود درمان کمک کند استراتژی شامل تغییر مکرر پوشک، لوسیون محافظ بر روی پوست سالم و کاتترهای ادراری یا لوله رکتوم است.
تسکین اسپاسم عضلانی – اصطکاک مربوط به اسپاسم می تواند باعث بدترشدن زخم بستر شود شل کننده های عضلانی مانند دیازپام ( والیوم )، تیزانیدین ( Zanaflex )، دانترولن (Dantrium ) و باکلوفن (Gablofen. Lioresal ) ممکن است اسپاسم های عضلانی را مهار و به التیام زخم کمک کند.
درمان های فشار منفی – با ایجاد خلاء با استفاده از یک دستگاه مکش ممکن است به درمان برخی از انواع زخم فشار کمک کند.
جراحی – زخم فشاری است که بهبود نیابد ممکن است به جراحی نیاز داشته باشد اهداف جراحی عبارتند از بهبود سلامتی و ظاهر درد، درمان یا جلوگیری از عفونت، کاهش از دست دادن مایع از طریق زخم و کاهش خطر ابتلا به سرطان است.
اگر شما نیاز به عمل جراحی دارید نوع عمل به محل زخم بستگی دارد.
کرم و پماد – استفاده موضعی از کرم و پماد، می تواند برای کمک به سرعت بخشیدن به روند درمان و جلوگیری از آسیب بیشتر بافت مورد استفاده قرار گیرد.
کرم ضد عفونی کننده نیز ممکن است به طور مستقیم به زخم فشار اعمال شود و به پاک کردن آن از باکتری ها که ممکن است وجود داشته باشد کمک می کند.
پیشگیری از زخم فشار
اگر شما در بستر استراحت می کنید و یا به دلیل یک بیماری نمی توانید حرکت کنید، کسی باید برای چک کردن زخم فشار هر روز به شما کمک کند.
مراقب باید بدن شما را از سر تا پا بررسی کند. به مناطقی که اغلب زخم فشار تشکیل می شود توجه ویژه شود. به مناطق قرمز رنگ که با فشار سفید نمی شود و همچنین تاول، زخم، و یا زخم های دهانه دار توجه شود.
برای جلوگیری از زخم فشار، مراحل زیر را انجام دهید
دست کم هر 2 ساعت برای از بین بردن فشار، تغییر موقعیت دهید.
از آیتم های مانند ( بالش، پوست گوسفند، فوم پد و پودر ) که می تواند به کاهش فشار کمک کند استفاده کنید.
وعده های غذایی خوب و متعادل کننده با کالری کافی برای حفظ سلامتی خود بخورید.
مقدار زیادی آب ( 8 تا 10 فنجان ) هر روز بنوشید.
ورزش روزانه، از جمله طیف وسیعی از حرکات ورزشی داشته باشد.
پوست را تمیز و خشک نگه دارید.
پس از ادرار کردن یا اجابت مزاج، منطقه را تمیز کرده و به خوبی آن را خشک کنید. پزشک می توانند کرم های برای کمک به محافظت از پوست توصیه کند.
پوست در نزدیکی یا بر روی زخم را ماساژ ندهید. زیرا می تواند سبب آسیب های پوستی شود.
از کوسن های حلقه مانند استفاده نکنید زیرا باعث کاهش جریان خون به منطقه و سبب عوارض می شود.
منبع-foodregime

















